ЕКЗО-ТІФІН — швидкий та ефективний порятунок від грибкових уражень шкіри та нігтів

Грибкові захворювання (мікози) є одними із найпоширеніших інфекцій [1, 2]. За оцінками експертів, близько мільярда людей на планеті мають грибкові захворювання шкіри, нігтів і волосся [3, 4].
Установлено, що в організмі людини виникненню і прогресуванню мікотичних уражень перешкоджають різні захисні механізми, серед яких: фізіологічний процес лущення шкірних покривів; водно-ліпідна мантія; кисле середовище поту (3,8–6,2); трансферин і макроглобулін, які пригнічують синтез кератиназ; нормальний функціональний стан клітинної і гуморальної ланок імунітету [5]. При порушенні функціонування будь-якого з цих механізмів вірогідність грибкової інфекції зростає.
Ріст захворюваності на мікози зумовлений зростанням тривалості життя населення й ендогенними факторами ризику, до яких належать цукровий діабет, імунодефіцитні стани, порушення кровообігу у нижніх кінцівках і плоскостопість. Виникненню грибкових уражень нігтів (оніхомікозів) сприяють захворювання судин (21 %), ожиріння (16 %) і патології стопи (15 %) [6, 7].
Які мікози зустрічаються найчастіше?
Найчастіше зустрічаються такі грибкові ураження шкіри, як оніхомікоз (грибок нігтьової пластини), мікоз стоп та мікоз гладенької шкіри тулуба.
Оніхомікоз. Це інфекційне ураження нігтьової пластини, викликане патогенними або умовно патогенними грибами.
Нігті пальців ніг уражаються у 10 разів частіше, ніж пальців рук. Від 60 до 80 % випадків оніхомікозу обумовлені дерматофітами, наприклад, Trichophyton interdigitale, Trichophyton rubrum, Trichophyton tonsurans. Інші спричинені переважно недерматофітними пліснявими грибками (Aspergillus, Scopulariopsis, Fusarium) [8]. У структурі усіх захворювань нігтів на оніхомікоз припадає близько 50 % випадків [9].
При оніхомікозі на нігтях з’являються асимптоматичні плями білого або жовтого кольору, деформації. Виділяють три основних типи захворювання:
- Дистальний піднігтьовий: нігті потовщені і мають жовте забарвлення, під ними і дистально накопичуються кератин і детрит, ніготь відшаровується від нігтьового ложа (оніхолізис).
- Проксимальний піднігтьовий: форма оніхомікозу, яка починається від нігтьового ложа, а не вільного краю нігтя, і вказує на послаблення імунітету.
- Білий поверхневий: білі крейдяні лусочки повільно поширюються під поверхнею нігтя [10].
Мікоз стоп
Збудником захворювання у більшості випадків стає Thrichophyton rubrum, рідше — Thrichophyton mentagrophytes. У Європі мікози стоп виявляють у кожного третього пацієнта, який звернувся до дерматолога [11].
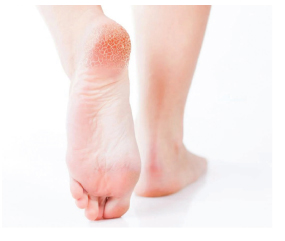
Як правило, при мікозі стоп, викликаному T. rubrum, зараження відбувається при безпосередньому контакті з хворим, використанні зараженого взуття, одягу, спільних предметів побуту. У більшості випадків інфекція має хронічний перебіг, поширюється на обидві стопи і може протікати у вигляді сквамозно-гіперкератичної або стертої форми. У першому випадку на поверхні підошви з’являється легке почервоніння та лущення різного ступеня вираженості, у другому — незначне лущення і тріщини. Неприємні відчуття при цьому можуть бути відсутні [5].
У свою чергу, інфікування T. mentagrophytes відбувається переважно в громадських місцях — басейнах, спортивних залах, саунах. Клінічна картина міжпальцевої форми епідермофітії стоп характеризується появою тріщини у ділянці міжпальцевих складок, відокремленої від оточуючих еритематозних ділянок шкіри світлими смугами мацерованого епідермісу, а також формуванням дрібних пухирців (везикулярна форма), які в подальшому можуть зливатися (бульозна форма) [5].
Частота оніхомікозів зростає із віком, що пов’язано з негативним впливом коморбідних станів — атеросклерозу, ожиріння, цукрового діабету, остеоартропатій стоп [12]. При цьому, у переважній більшості випадків, пусковим фактором, відповідальним за початок інфекційного процесу, є пошкодження нігтів і шкіри стоп, що відмічається при носінні тісного взуття [13].
Мікоз гладенької шкіри тулуба
Це поверхнева грибкова шкірна інфекція, спричинена дерматофітами, здатними прикріплюватися до ороговілої тканини шкіри [13]. Основні збудники захворювання належать до родів Trichophyton, Epidermophyton та Microsporum. У 80–90 % випадків збудником є Trichophyton rubrum [14]. Інші поширені ізоляти включають Trichophyton mentagrophytes та Microsporum audouinii. Зараження, як правило, відбувається при безпосередньому контакті шкіри із ґрунтом, тваринами або шкірою інших людей.
Мікоз гладенької шкіри супроводжується утворенням рожево-червоних кільцеподібних (О-подібних) плям та запаленням різного ступеня. Краї плям припідняті над поверхнею шкіри і лущаться. Під час периферичного росту плями стають чистішими в центрі [15]. Найчастіше зустрічаються такі мікози гладенької шкіри, як мікроспорія, трихофітія, різнокольоровий лишай, кандидоз [16].
Мікроспорія — грибкове захворювання, що викликається різними видами грибів роду мікроспорум, найчастіше Microsporum canis, який паразитує на шкірі кішок, собак та інших тварин. Найчастіше хворіють діти.
Через 5–7 днів від моменту зараження на гладкій шкірі з’являються вогнища округлої або овальної форми, рожевого або червоного кольору, з чіткими контурами. Краї підвищуються по периферії у вигляді валика, покритого пухирцями і тонкими кірочками, із лущенням в центрі. Вогнища, як правило, дрібні, від 1 до 2 см в діаметрі, поодинокі або множинні, іноді зливаються. У 85–90% хворих до процесу залучається пушкове волосся.
Трихофітія — грибкове захворювання, обумовлене різними видами грибів роду трихофітон, частіше Trichophyton (Tr.) Tonsuraus і Tr. violaceum, Tr. mentagrophytes var gypseum і Tr. verrucosum. Зараження відбувається при тісному контакті з хворою людиною або опосередковано через предмети побуту.
Вогнища можуть виникати на будь-якій ділянці шкіри — обличчі, шиї, грудях, передпліччях. Вони мають чіткі межі округлої або овальної форми, з яскраво-червоним підвищенням по периферії. Вогнища червонувато-синюшного кольору за розмірами більші, ніж при мікроспорії, з лущенням та вузликами на поверхні. При хронізації процесу вогнища втрачають чіткість контурів та з’являються на шкірі сідниць, колінних суглобів, передпліч, рідше — кистях та інших ділянках тіла. На шкірі долонь і підошов спостерігається пластинчасте лущення. Часто уражується пушкове волосся.
Різнокольоровий (висівкоподібний) лишай — грибкове захворювання, збудником якого є дріжджовий гриб Malassezia furfur (Pityrosporum orbiculare). Частіше хворіють особи молодого і середнього віку.
На шкірі грудей, шиї, спини, живота, рідше верхніх і нижніх кінцівок, пахв і пахово-стегнових областей, з’являються дрібні плями. Плями спочатку мають рожеве забарвлення, а потім стають світло- і темно-коричневими; спостерігається також незначне лущення, іноді воно може бути прихованим і виявлятися тільки при пошкрябуванні. Висипання нерідко зливаються, утворюючи великі ділянки ураження. Після засмаги, як правило, залишаються плями білого кольору у результаті посилення лущення. Для захворювання характерний тривалий перебіг з частими загостреннями.
Кандидоз гладенької шкіри — грибкове захворювання, викликане дріжджоподібними грибами роду Candida. Частіше уражаються дрібні складки на кистях і стопах, рідше — великі (пахово-стегнові, пахвові, під молочними залозами, міжсіднична).
Захворювання починається з появи дрібних, ледь помітних пухирців на бічних дотичних поверхнях гіперемованої шкіри, поступово процес поширюється на область складки, потім з’являється лущення, мацерація або відразу виникають блискучі ерозовані поверхні насичено-червоного кольору з чіткими межами, з відшаруванням рогового шару епідермісу по периферії. Захворювання супроводжується свербежем, відчуттям печіння, іноді болем.
У чому небезпека мікозів?
Поряд із неприємними зовнішніми проявами та ризиком приєднання вторинної бактеріальної інфекції, мікози шкіри та нігтів негативно впливають на якість життя пацієнта [17].
Грибкові інфекції чинять токсичний та алергізуючий вплив на організм, зумовлюють розвиток алергічних реакцій і посилюють тяжкість супутніх патологій, що стає особливо актуальним у випадках мікозів змішаної і, в тому числі, грибково-бактеріальної етіології [5].
Як лікувати мікози?
Ефективність терапії грибкових інфекцій, що відрізняються схильністю до хронізації і торпідним характером перебігу патологічного процесу, безпосередньо залежить від своєчасності діагностики і лікування. Залежно від стадії захворювання, використовуються місцеві, системні протигрибкові засоби або їх комбінації [5].

Протигрибкові лікарські засоби для лікування мікозів класифікують на такі групи:
- Полієнові антибіотики: ністатин, леворин, натаміцин, амфотерицин В, мікогептин.
- Похідні імідазолу: міконазол, кетоконазол, ізоконазол, клотримазол, еконазол, біфоназол, оксиконазол, бутоконазол.
- Похідні триазолу: флуконазол, ітраконазол, вориконазол.
- Алліламіни (похідні N-метилнафталіну): тербінафін, нафтифін.
- Ехінокандіни: каспофунгін, мікафунгін, анідулафунгін.
- Препарати інших груп: гризеофульвін, аморолфін, циклопірокс [18].
Незважаючи на високу ефективність системних антимікотиків, вони не завжди показані та можуть викликати системні побічні реакції.
Перевагами топічних протигрибкових препаратів є:
- безпосередня дія на вогнище ураження;
- нижча токсичність;
- менша частота побічних реакцій;
- більша економічна вигода [5].
Серед сучасних протигрибкових засобів для місцевого застосування особливе місце займають препарати нафтифіну гідрохлориду. На ринку України перший генеричний лікарський засіб нафтифіну гідрохлориду, представлений фармацевтичною компанією «Здоров’я» під брендовою назвою ЕКЗО-ТІФІН. Лікарський засіб виробляється відповідно до стандартів якості належної виробничої практики (GMP) із високоякісної італійської сировини.
Як працює ЕКЗО-ТІФІН?
Активним компонентом лікарського засобу ЕКЗО-ТІФІН є нафтифін — синтетичний антимікотик групи алліламінів — унікального класу протигрибкових препаратів.
Механізм дії нафтифіну полягає у зменшенні активності скваленепоксідази клітинної стінки та пригніченні синтезу ергостеролу — основного компонента клітинної мембрани грибів. Це зумовлює пряму фунгіцидну дію препарату та попереджує виникнення рецидиву захворювання. Крім того, препарат має фунгістатичну дію за рахунок впливу на функцію клітинної мембрани, що призводить до пригнічення росту і розмноження грибкових клітин.
Діюча речовина препарату ЕКЗО-ТІФІН, нафтифін, проявляє фунгіцидну дію на дерматофіти (Epidermophyton, Trichophyton, Microsporum) та цвілеві гриби Aspergillus і Sporothrix schenckii, а по відношенню до дріжджових грибів, залежно від штаму, він чинить фунгіцидний або фунгістатичний вплив. Крім того, препарат ефективний проти Malassezia furfur (збудника висівкоподібного лишаю) [19, 20].
Нафтифін швидко проникає у шкіру і нігтьові пластини, створюючи у них стійкі протигрибкові концентрації. Саме тому при місцевому застосуванні ЕКЗО-ТІФІН характеризується швидким початком дії і терапевтичною ефективністю навіть при короткочасному впливі на уражені ділянки.
Унікальною властивістю нафтифіну є його антибактеріальна активність проти грампозитивних і грамнегативних бактерій, які часто стають причиною уражень шкіри та нігтів разом із грибками [21]. При зовнішньому застосуванні мінімальна бактерицидна концентрація нафтифіну для більшості бактерій становить від 0,04 до 1,25 %, завдяки чому препарат особливо ефективний при поєднаних грибково-бактеріальних інфекціях.
Крім того, ЕКЗО-ТІФІН чинить протизапальну дію, що реалізовується за рахунок пригнічення синтезу простагландинів і впливі нафтифіну на процеси хемотаксису і адгезії нейтрофілів. За результатами досліджень, протизапальна активність нафтифіну порівняна з такою у гідрокортизону [20, 22].
Локальне придушення запального процесу на тлі застосування нафтифіну дозволяє досягти швидкого усунення симптомів захворювання (набряку, почервоніння, локальної гіпертермії, болю) і зменшити вираженість свербежу, що не тільки сприяє поліпшенню якості життя хворого, але й попереджує появу розчухів на шкірі, які є вхідними воротами для вторинної інфекції.
Отже, можна стверджувати про потрійну дію препарату ЕКЗО-ТІФІН:
- протигрибкову;
- антибактеріальну;
- протизапальну.
Завдяки тому, що нафтифін швидко проникає у шкіру і нігтьову пластину, створюючи при цьому високі стійкі концентрації, ЕКЗО-ТІФІН достатньо застосовувати 1 раз на добу при лікуванні мікозів гладенької шкіри і 2 рази на добу при лікуванні оніхомікозів. Це підвищує прихильність пацієнтів до лікування, а отже, і його ефективність.
ЕКЗО-ТІФІН не має неприємного запаху, швидко проникає у шкіру і нігтьову пластину і не залишає плям на одязі. Препарат практично не всмоктується у системний кровотік, а також не метаболізується системою цитохрому Р450 у печінці. Це забезпечує мінімальний ризик виникнення побічних реакцій і взаємодії з іншими лікарськими засобами. Останнє особливо важливо для пацієнтів похилого віку та людей з цукровим діабетом, які зазвичай приймають велику кількість препаратів [23]. Все це визначає високий профіль безпеки препарату ЕКЗО-ТІФІН.
ЕКЗО-ТІФІН випускається у вигляді трьох зручних для використання лікарських форм — розчину, спрею і крему, що значно розширює сфери його застосування у терапії мікозів різної локалізації, зокрема:
- грибкових інфекцій шкіри та шкірних складок;
- міжпальцевих мікозів;
- грибкових інфекцій нігтів (оніхомікозів);
- шкірного кандидозу;
- висівкоподібного лишаю;
- запальних дерматомікозів, що супроводжуються свербежем або без нього.
При використанні спрею ЕКЗО-ТІФІН витрата діючої речовини становить 0,05 мл за 1 впорскування, завдяки чому 8 мл препарату вистачає на 160 впорскувань.
Ефективність та безпека ЕКЗО-ТІФІНУ: дані клінічних досліджень
У всіх порівняльних плацебо-контрольованих дослідженнях у пацієнтів з дерматомікозами нафтифін був статистично достовірно більш ефективним, ніж плацебо (р <0,05 до <0,01) [24–28].
При порівнянні з іншими протигрибковими засобами, ефективність нафтифітину була аналогічною або перевищувала дієвість інших антимікотичних препаратів.
Одне подвійне сліпе дослідження з вивчення ефективності та безпеки нафтифіну включило 126 пацієнтів з дерматофітозами (n = 99) та / або кандидозом (n = 41) і було проведене за схемою «ліворуч проти праворуч», в якому крем з 1% нафтифіном та крем з 1% клотримазолом наносили кожному пацієнту на інфіковані ділянки протилежних сторін тіла [29]. Креми застосовували двічі на день протягом 2 тижнів. У результаті показник мікологічного виліковування становив 84 % в обох групах, тоді як середній загальний бал для 7 клінічних симптомів був знижений з 15,3 до 4,3 при застосуванні нафтифіну та з 15,2 до 4,0 при застосуванні клотримазолу. Отже, ефективність препаратів була вираженою та порівняною.
У ще одному дослідженні встановлено, що ефективність нафтифіну була подібною до толнафтату і клотримазолу [30].
В інших порівняльних дослідженнях нафтифіну з іншими протигрибковими засобами спостерігалися статистично значущі відмінності між групами лікування в кінці терапії. У цілому, як з клінічної, так і з мікробіологічної точки зору спостерігається тенденція на користь нафтифіну порівняно з клотримазолом та еконазолом.
Nolting та Weidinger показали, що швидкість мікробіологічного виліковування у пацієнтів, які використовували нафтифін, була достовірно вищою, ніж у пацієнтів, які отримували еконазол [31].
Подібним чином, мікологічне та клінічне виліковування було досягнуто у 19 % з 52 пацієнтів з мікозом тулуба та кінцівок, які протягом 1 тижня отримували 1% крем нафтифіну, порівняно з 3 % з 46 пацієнтів, які отримували еконазол (p = 0,03). Крім того, у групі нафтифіну симптоми зникали у більшого відсотка пацієнтів, ніж у групі еконазолу через 4 тижні (29 проти 10 %) та 6 тижнів лікування (44 проти 24 %) [32].
Дослідницька група з вивчення нафтифіну в подології (Naftifine Podiatric Study Group) та Клінічна дослідна група з вивчення нафтифіну (Naftifine Clinical Study Group) також повідомили про швидший початок дії нафтифіну порівняно з клотримазолом, і припустили, що це може бути пов’язано з протизапальною активністю нафтифіну [26, 33].
Масштабне мультицентрове дослідження з вивчення ефективності та безпеки нафтифіну у пацієнтів з дермамікозом різної локалізації проведене у Японії, яке включило 393 пацієнти. Із них 241 учасник був інфікований T. rubrum і 66 — T. mentagrophytes. Після 5 тижнів лікування у пацієнтів з мікозом стоп, які отримували нафтифін, відмічалася відсутність грибків і достовірне полегшення клінічних симптомів у значно більшої кількості пацієнтів, ніж у групі клотримазолу. У пацієнтів з паховим дерматомікозом та/або дерматофітією тулуба результати лікування у групі нафтифіну були більш вираженими уже через 2 тижні лікування [34].
Tronnier порівнював ефективність нафтифіну з комбінацією еконазол/триамцинолон ацетонід у пацієнтів із запальними або екзематозними дерматомікозами. Протягом перших 2 тижнів лікування монотерапія нафтифіном виявилася такою ж ефективною у зменшенні всіх клінічних симптомів (включаючи еритему, набряк, утворення лусочок, пухирців, гнійничків та папул) та у досягненні мікологічного виліковування, як і комбінація протигрибкового засобу з протизапальним.
Протягом наступних 2 тижнів у групі порівняння кортикостероїд був відмінений і пацієнти отримували лише еконазол; через загалом 4 тижні лікування в групі нафтифіну достовірно більша кількість пацієнтів була мікологічно здоровою, порівняно з групою еконазолу (96 проти 77 %) [35].
Ефективність та безпека 1% нафтифіну у лікуванні висівкоподібного лишаю оцінювалася у двотижневому відкритому, одноцентровому пілотному дослідженні. Статус перед початком лікування визначали за допомогою тесту з гідроксидом калію (KOH), мікроскопії та шкали тяжкості клінічних симптомів (ШККС), оцінюваних лікарем від 0 до 9 (0 — відсутій, 9 — важкий). Пацієнти наносили 1% нафтифін на уражену ділянку двічі на день протягом 14 днів. Ефективність та безпека оцінювалася в кінці лікування (2-й тиждень), через 2 (4-й тиждень) та 6 тижнів після лікування (8-й тиждень). Перед початком дослідження результати мікологічного дослідження були позитивними в усіх пацієнтів; 10 % пацієнтів були KOH-негативними на 2 тижні лікування, 20 % — на 4 тижні, 50 % — на 8 тижні. Середній бал за ШККС зменшився з вихідного значення 4,7 до 3,2 на 2 тижні (поліпшення на 32 %), 2,6 на 4 тижні (поліпшення на 45 %) та 2,7 на 8 тижні (покращення на 43 %). Під час дослідження не виявлені побічні явища, пов’язані із лікуванням [36].
Отже, ЕКЗО-ТІФІН — ефективний і безпечний засіб для місцевого лікування мікозів, що підтверджено як результатами експериментальних і клінічних досліджень, так і тривалим досвідом його використання в умовах реальної клінічної практики.
Шкіра захищає нас від несприятливих впливів навколишнього світу, але інколи і сама потребує турботи. При мікозах шкіри чи нігтів спробуйте лінійку препаратів ЕКЗО-ТІФІН – позбавтесь від неприємної проблеми!
Використана література
- El-Gohary M., van Zuuren E.J., Fedorowicz Z., Burgess H., Doney L., Stuart B., Little P. Topical antifungal treatments for tinea cruris and tinea corporis // Cochrane Database Syst Rev. 2014.No.8, P.CD009992doi: 10.1002/14651858.CD009992.pub2.
- Bell-Syer S.E., Khan S.M., Torgerson D.J. Oral treatments for fungal infections of the skin of the foot // Cochrane Database Syst Rev. 2012.№10. P.CD003584doi: 10.1002 / 14651858.CD003584.pub2.
- Brown G. D., Denning D. W., Gow N. A. R., Levitz S. M.,Netea M. G., White T. C. Hidden Killers: Human Fungal Infections // SciTransI Med. 2012.No.4, P.1-9. doi: 10.1126 / scitranslmed.3004404.
- Denning D.W. Minimizing fungal disease deaths will allow the UNAIDS target of reducing annual AIDS deaths below 500,000 by 2020 to be realized // Philos Trans R Soc B. 2016, P.371.doi: 10.1098 / rstb.2015.0468.
- Ю.В. Андрашко. Топические противогрибковые средства в лечении микозов стоп и онихомикозов: кому, когда и как. Медична газета «Здоров’я України» № 2 (351) січень 2015 p.
- Руковишникова В.М. Микозы стоп. М., 1999: 317.
- Сергеев Ю.В., Сергеев А.Ю. Проект «Горячая линия»: итоги и результаты. Успехи медицинской микологии, 2003, 2: 153–154, Москва, Национальная академия микологии.
- Chris G., Adigun MD, Dermatology & Laser Center of Chapel Hill. Onychomycosis (Tinea Unguium). Last full review/revision Aug 2019. MSD and the MSD Manuals
- Hay R. Literature review. Onychomycosis // J. Eur. Acad. Dermatol. Venereol. – 2005; 19: 1–7
- Gupta AK, Mays RR, Versteeg SG, et al: Update on current approaches to diagnosis and treatment of onychomycosis. Expert Rev Anti Infect Ther 16(12):929–938, 2018. doi: 10.1080/14787210.2018.1544891
- Schmid-Wendtner M.H., Korting H. Topical terbinafine. Reduction of duration of therapy for tinea pedis. Hautarzt. 2008; 59 (12): 986 – 991
- Gupta A., Jain H., Lynde C. et al. Prevalence and epidemiology of onychomycosis in patients visiting physicians’ offices: a multicenter Canadian survey of 15,000 patients // J. Am. Acad. Dermatol. – 2000; 43: 244–8
- Aly R. Ecology and epidemiology of dermatophyte infections // J. Am. Acad. Dermatol. – 1994; 31: 21
- Seebacher C, Bouchara JP, Mignon B. Updates on the epidemiology of dermatophyte infections. Mycopathologia. 2008 Nov-Dec;166(5-6):335-52.
- Yee G, Al Aboud AM. Tinea Corporis. [Updated 2021 Jan 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-.
- Ж.В. Степанова. Микозы гладкой кожи. Медицинский научно-практический портал «Лечащий врач».
- Re V.L., Carbonari D.M., Lewis J.D., Forde K.A., Goldberg D.S., Reddy K.R., Schneider J.L. Oral Azole Antifungal Medications and Risk of Acute Liver Injury, Overall and by Chronic Liver Disease Status // Am J Med. 2016.No. 129, P.283-291.
- Лобанова Е.Г., Чекалина Н.Д. Противогрибковые средства. РЛС. 30.04.2009
- Ж.В. Королева, В.М. Боровиков. Современные аспекты профилактики и лечения микотических поражений ногтей и кожи. Медична газета «Здоров’я України» № 7 (356), квітень 2015 p.
- Georgopoulos A, Petranyi G, Mieth H, Drews J. In vitro activity of naftifine, a new antifungal agent. Antimicrob Agents Chemother. 1981 Mar;19(3):386-9. doi: 10.1128/AAC.19.3.386. PMID: 7247366; PMCID: PMC181441.
- Monk JP, Brogden RN. Naftifine. A review of its antimicrobial activity and therapeutic use in superficial dermatomycoses. Drugs. 1991 Oct;42(4):659-72. doi: 10.2165/00003495-199142040-00008. PMID: 1723367
- Mühlbacher JM. Naftifine: a topical allylamine antifungal agent. Clin Dermatol. 1991 Oct-Dec;9(4):479-85. doi: 10.1016/0738-081x(91)90076-w. PMID: 1822408.
- Б.Г. Коган, Е.А. Верба. Опыт клинического применения Экзодерила в лечении онихомикозов и микотических поражений кожи. Медична газета «Здоров’я України» № 17(342) сентябрь - Общетерапевтический номер
- Dobson RL, Binder R, Hickman JG, Katz HI, Landow RK, et al. Once-daily naftifine cream 1%(Naftin) in the treatment of tinea pedis. Clinical Trials Journal 26: 418-423, 1989
- Klaschka F, Gartmann H, Weidinger G. Antimykotikum Naftifin. Placebo-kontrollierter Therapievergleich bei Tinea pedum. Zeitschrift fur Hautkrankheiten Hand G 59 (18): 1218-1255, 1984
- Naftifine Gel Study Group. Naftifine gel in the treatment of tinea pedis: two double-blind, multicentre studies. Cutis 48: 85-88, 1991
- Gip L, Brundin G. A double-blind, two group multicentre study, comparing naftifine 1%cream with placebo cream in the treatment of tinea cruris. Mykosen 30 (Suppl. I): 38-41, 19
- Schachner LA, Bagatell FK, Whittington CV, Willis I, Sefton J, et al. The safety and efficacy of naftifine cream 1% in the treatment of tinea pedis. Advances in Therapy 7: 148-152, 1990
- Zaun H, Luszpinski P. Antifungal treatment of hospital inpatients - ‘left versus right’ study to compare naftifine and clotrimazole. Mykosen 30 (Suppl, I): 42-48, 198
- Hantschke D, Reichenberger M. Double blind, randomised in vivo investigations comparing the antifungals clotrimazole, tolnaftate and naftifine. Mykosen 23: 657-668, 198
- Nolting S, Weidinger G. Naftifine in severe dermatomycoses: econazole-controlled therapeutic comparison . Mykosen 30 (Suppl, I): 70-77, 1987
- Millikan LE, Galen WK, Gewirtzman GB, Horwitz SN, Landow RK, et al. Naftifine cream 1% versus econazole cream 1% in the treatment of tinea cruris and tinea corporis. Journal of the American Academy of Dermatology 18: 52-56, 1988
- Naftifine Podiatric Study Group. Natfifine cream 1% versus clotrimazole cream 1% in the treatment of tinea pedis.Journal of the American Podiatric Medical Association 80: 314-318, 1990
- Kagawa S. Comparative clinical trial of naftifine and clotrimazole in tinea pedum, tinea cruris, and tinea corporis. Mykosen 30 (Suppl. 1): 63-69, 1987
- Tronnier H. Inflammatory dermatomycoses - comparative study of naftifine and a combination of a corticosteroid and an imidazole derivati ve. Mykosen 30 (Suppl. I): 78-87, 1987
- Gold MH, Bridges T, Avakian E, Plaum S, Pappert EJ, Fleischer AB Jr, Hardas B. An open-label study of naftifine hydrochloride 1% gel in the treatment of tinea versicolor. Skinmed. 2011 Sep-Oct;9(5):283-6. PMID: 22165042.
Світлана Жадько, кандидат фармацевтичних наук, НФаУ
Ганна Кирпач, лікар загальної практики

 30-апр-2026
30-апр-2026
