Пиелонефрит в ожидании лета
Лето — период обострения многих хронических заболеваний. В их основе лежит так называемая «сезонная перестройка» систем в результате «смещения» биологических ритмов в организме. Эти перемены зачастую связаны с переходом от одного времени года к другому, изменением привычного образа и ритма жизни, а именно, началом сезона отпусков, сменой часовых поясов и климата, избыточной инсоляцией, приемом экзотической пищи, дефицитом жидкости в организме и проч.. Купание в холодной воде, сидение на сырой холодной земле (или камнях) приводят к переохлаждению, которое провоцирует ослабление местного иммунитета и способствует проникновению инфекции в организм. В результате обостряются хронические заболевания мочевой системы, в частности, — пиелонефрит.
Пиелонефрит (с греч. «pyelos» — лоханка, «nephros» — почка, суффикс «ит» указывает на «воспаление») – это острое или хроническое заболевание почек инфекционного характера, развивающееся в результате воздействия на почку некоторых факторов, которые приводят к воспалению одной из ее структур, называющейся чашечно-лоханочной системой (структура почки, в которой происходит накопление и выделение мочи) и прилегающей к этой структуре, ткани (паренхимы), с последующим нарушением функции пораженной почки. Заболевание начинается остро, однако зачастую имеет свойство трансформироваться в хроническую вялотекущую форму с периодами обострений и рецидивов.
Пиелоневрит является неспецифическим заболеванием, т.е. любой микроорганизм при попадании в почку вызывает местное воспаление. Наиболее значимыми возбудителями острого пиелонефрита являются: кишечная палочка (e. сoli) — преимущественное количество случаев заболевания, протей (proteus spp.), клебсиелла (klebsiella spp.) синегнойная палочка (p. аeruginosa), энтерококк фекальный (enterococcus faecalis), стафилококк (staphylococcus spp.), энтеробактер (enterobacter spp.). В более редких случаях пиелонефрит вызывают вирусы, грибки (candida), сальмонеллы (salmonella).
Эпидемиологические данные о частоте пиелонефрита в европейских странах достаточно ограничены. Известно, что пиелонефрит значительно чаще встречается у женщин, чем у мужчин (соотношение 6:1), хотя эта разница значительно сужается с увеличением возраста, особенно у пациентов от 65 лет и старше.
Женщины, особенно молодого и среднего возраста, заболевают чаще, что связано с анатомическими и физиологическими особенностя-ми женского организма, гормональным фоном, частыми гинеко-логическими заболеваниями. Мужчины чаще заболевают пиелонефритом в более зрелом возрасте (после 40–50 лет) из-за наличия аденомы простаты. Заболеваемость детей, особенно в возрасте до 5–7 лет, связана с низкой сопротивляемостью организма к различным инфекционным агентам.
Факторы риска в развитии пиелонефрита
Развитию воспалительного процесса в почке в значительной мере способствуют различные факторы риска, которые ослабляют защитные силы организма и/или создают благоприятные условия для внедрения и размножения микроорганизмов (см. табл.1).
Симптомы пиелонефрита
Острый пиелонефрит обычно развивается быстро — в течение пары часов/одних суток с выраженной клинической симптоматикой и проявляется:
- болью в поясничной области,
- повышением температуры тела (до 39° С),
- тошнотой,
- рвотой,
- нарушением мочеиспускания.
Хронический пиелонефрит имеет «стертую» клиническую картину, чаще всего является последствием острого пиелонефрита, и осложнен другим заболеванием мочевыделительной системы (хронический цистит, мочекаменная болезнь, аномалии развития мочевыделительной системы, аденома простаты и др.).
В клинике пиелонефрита выделяют следующие основные синдромы:
- Интоксикационный синдром проявлется астенией, познабливанием. В период обострения температура тела повышается до фебрильных цифр (примерно у 20% пациентов). Характерен проливной пот, жажда, возможны тошнота и/или рвота, головная боль, иногда — головокружение.
- Болевой синдром выражен нерезко и не связан с положением тела. Боль локализована в поясничной области и боковых флангах живота с двух сторон. Иррадиация боли — вниз, в паховую область и на переднюю поверхность бедра. Выявляются болезненность мышц в реберно-диафрагмальном углу при пальпации, положительные симптомы Пастернацкого и Тофило.
- Дизурический (синдром нарушения ритма отделения мочи) проявляется поллакиурией (увеличением частоты мочеиспускания) и никтурией, когда большая часть нормального суточного диуреза выделяется ночью. Никтурия служит ранним признаком хронической почечной или сердечной недостаточности, а в их отсутствие — дифференциально-диагностическим признаком разграничения пиелонефрита от гломерунефрита и амилоидоза почек.
- Гипертензивный синдром. При длительном течении заболевания (хронический пиелонефрит) симптомы расширяются за счет артериальной гипертензии, которая встречается у 50–75% пациентов.
Диагностика пиелонефрита
Диагностика пиелонефрита основана на следующих методах:
- Общий анализ мочи, анализ мочи по Нечипоренко — неспецифичные методы диагностики, указывают на отклонения состава мочи, но не подтверждают диагноз пиелонефрита (т.к. любое из отклонений может присутствовать и при других заболеваниях почек). Характерны нейтрофильная лейкоцитурия, бактериурия, микрогематурия, протеинурия, цилиндрурия; снижение удельного веса и щелочная реакция (повышение pH мочи).
NB! Правильный сбор мочи: утром выполняется туалет наружных половых органов, только после этого выполняется сбор утренней, первой порции мочи, в чистую, сухую посуду (специальный пластиковый стаканчик с крышкой). Собранную мочу можно хранить не более 1,5-2 ч.
- Диагностическим критерием острого неосложненного пиелонефрита явлется наличие лейкоцитурии > 10 лейкоцитов/мкл., бактериурии > 10 4 КОЕ уропатогенов/мл.
- Посев мочи — бактериологический метод исследования мочи, который проводят с целью идентификации возбудителя и определения его чувствительности к антибиотикам для повышения эффективности лечения.
- УЗИ почек — наиболее достоверный метод для определения наличия пиелонефрита. Определяет признаки обструкции, размеры почек и их изменения, деформацию чашечно-лоханочной системы, выявляет камни и проч.
- Экскреторная урография — является достоверным методом выявления пиелонефрита, требует высокой квалификации врача и сопоставления результатов исследования с другими методами и клиническими проявлениями.
- КТ, МРТ — методы выбора для оценки степени поражения ткани почки и выявления осложнений (например, распространения воспалительного процесса на соседние органы).
Медикаментозное лечение пиелонефрита
Основным направлением терапии острого пиелонефрита является лечение антибактериальными препаратами. Выбор антибиотика осуществляется эмпирически и определен спектром чувствительности возбудителей. При назначении антибиотика учитывают тяжесть состояния пациента, оценивают состояние функции почек, возраст, аллергологический анамнез.
В лечении острого пиелонефрита наиболее часто используются антибактериальные и антисептические средства из группы фторхинолонов, цефалоспоринов, защищенных полусинтетических пенициллинов, нитрофурановых соединений и др.
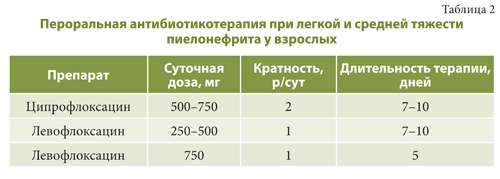
В соответствии с рекомендациями Европейской ассоциации урологов (European Association of Urology, EAU), при остром неосложненном пиелонефрите легкой и средней степени тяжести достаточно назначение пероральной антибактериальной терапии в течение 10–14 дней. В качестве терапии первой линии могут быть рекомендованы фторхинолоны в течение 7–10 дней (см. табл.2).
Пациентам с острым пиелонефритом тяжелой степени, которые не могут получать пероральные препараты из-за системных симптомов интоксикации (тошнота, рвота), назначают начальную парентеральную терапию антибиотиками из группы фторхинолонов, цефалоспоринов третьего поколения, защищенных аминопенициллинов (при известной чувствительности грамположительных микроорганизмов), аминогликозидов или карбапенемов. После улучшения состояния, пациентов переводят на пероральный прием вышеуказанных препаратов, при условии чувствительности к ним, для завершения 1–2 недельного курса терапии.
Медикаментозное лечение пиелонефрита у детей
При неосложненном пиелонефрите у детей рекомендуется пероральная терапия ко тримосксазолом, пероральными цефалоспоринами или защищенным амоксициллином. Длительность терапии при неосложненном пиелонефрите составляет 5–7 дней (см. табл. 3). В случае развития острого пиелонефрита тяжелой степени показана парентеральная терапия вышеуказанными препаратами до завершения 10–14 дневного курса.
Медикаментозное лечение пиелонефрита при беременности
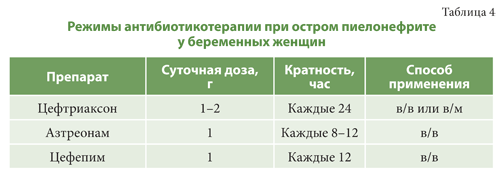
Беременным женщинам с острым неосложненным пиелонефритом при легкой степени выраженности симптомов и доступности хорошего наблюдения, следует рассматривать возможность амбулаторного лечения соответсвующими антибиотиками (см. табл. 4).
Комплексное патогенетическое лечение пиелонефрита, помимо антибактериального, включает инфузионно-дезинтоксикационную, противовоспалительную терапию (ингибиторами ЦОГ-2) и улучшение кровоснабжения ткани почек. Учитывая возможность участия аутоиммунных механизмов в патогенезе пиелонефрита, иммунокоррекцию следует проводить с учетом результатов иммунологического исследования. Препарат Уро-Ваксом, ОМ Фарма, на основе лизата бактерий e. coli, имеет доказанную эффективность и может быть рекомендован для иммунопрофилактики пациентам с рецидивирующим неосложненным пиелонефритом.
Как отмечают специалисты, при своевременном и адекватном лечении заболевания пациента ждет полное выздоровление. Однако, в случае неудачной терапии, пиелонефрит может приобрести хроническую форму и растянуться во времени на долгие годы, приводя к частым обострениям.
При высокой степени активности воспалительного процесса, явлениях выраженной интоксикации, тяжелом течении заболевания и неэффективности монотерапии (в частности, в результате участившихся случаев антибиотикорезистентности) уроантисептические средства необходимо комбинировать, а в периоды ремиссии — проводить противорецидивную терапию.
Фитотерапия при пиелонефрите
Фитотерапия при пиелонефрите применяется как дополнение к медикаментозному лечению (усиление эффекта антибиотиков, увеличение диуреза) и для предупреждения обострений при хроническом пиелонефрите. Этот вид лечения необходимо применять под контролем лечащего врача.
В комплексном лечении пиелонефрита широко используются фитопрепараты на основе лекарственных растений с противовоспалительным, антибактериальным, мочегонным, спазмолитическим, дезинтоксикационным, вяжущим, репаративным, нефропротективным и др. эффектами (см. табл. 5). Как правило, лекарственные травы одновременно обладают несколькими из этих действий, а при сочетанном применении взаимно усиливают эффекты друг друга.
Принципиально отличным от других фитопрепаратов, с доказанной эффективность и безопасностью является препарат Цистон. Благодаря уникальному составу лекарственных растений Цистон оказывает разностороннее лечебное и профилактическое действие в лечении заболеваний й мочевыделительной системы:пиелонефрит, цистит, мо-чекаменная болезнь. Кроме диуретического и спазмолитического эффекта, препарат проявляет антимикробное действие в отношении Е. coli и Klebsiella, а также разрушает почечные конкременты путем микродробления. К тому же, немаловажным является возможность его применения при беременности и лактации, а также у детей с 2-х лет!
Список рекомендаций по изменению образа жизни пациентам, страдающим пиелонефритом
- Обильное питье в количестве не менее 1,5-2 л. в сутки. Особенно полезны клюквенный и брусничный соки (морсы), т.к. кислоты, содержащиеся в этих ягодах (бензойная, хинная, урсоловая) обладают антимикробным действием. Рекомендуется ежедневный прием клюквы в количестве, содержащем 36 мг проантоцианидина А.
- Употребление «мочегонных» продуктов — арбуза, огурцов, петрушки, укропа, сельдерея, редьки, шиповника, земляники, а также овощей, фруктов и ягод с высоким содержанием каротина — моркови, перца, тыквы, дыни, облепихи.
- Сухое тепло — полезен отдых на курорте с жарким климатом, сухая сауна. Под воздействием сухого тепла улучшается кровоснабжение почек, что способствует выведению токсических продуктов.
- Своевременное опорожнение мочевого пузыря — настоятельно рекомендуется избегать застоя мочи в почках. Суточная норма — в среднем, 4–6 актов мочеиспускания в сутки.
Чтобы уберечься от пиелонефрита, помните!
Опасно сидеть на сырой земле (камнях), долго находиться в холодной воде
Избегать хронических очагов инфекций в организме
Не заниматься самолечением антибиотиками (они могут обладать нефротоксическим действием)
Нельзя злоупотреблять алкоголем, белковыми продуктами, солью
![]()
 12-май-2026
12-май-2026