ЕЛІДЕЛ® – лікування та контроль атопічного дерматиту можливі вже з трьох місяців!

Атопічний дерматит (АД), або атопічна екзема — одна з найбільш поширених хвороб шкіри, що вражає кожного десятого жителя планети. АД вражає до 12 % дітей і 7,2 % дорослих в індустріально розвинених країнах світу. Поширеність АД зросла протягом останніх 30 років. Підраховано, що у 60 % дітей симптоми з’являються протягом першого року життя, у 30 % — до 5-річного віку [1].
UKR-ELI-2024-00005
АД є найбільш поширеним захворюванням шкіри у дітей, що значно знижує якість життя маленьких пацієнтів. Інтенсивний свербіж, який є характерним для цього захворювання, часто призводить до травматизації шкіри та значних порушень сну.
Термін «алергічний марш» запропоновано для позначення певної послідовності розвитку сенсибілізації і трансформації клінічних проявів алергії у дитини з атопією залежно від віку. Він дебютує зі шкірних проявів алергії (атопічного дерматиту), а потім трансформується в алергію респіраторну, найбільш загрозливою з яких є бронхіальна астма [2].
Атопічний дерматит (АД) — багатофакторне генетично детерміноване запальне захворювання шкіри, що характеризується свербінням, хронічним рецидивуючим перебігом, віковими особливостями локалізації та морфології вогнищ ураження
Етіопатогенетичні аспекти та клінічні прояви атопічного дерматиту
Незважаючи на численні дослідження, етіологія і патогенез цього захворювання є не до кінця вивченими. АД належить до багатофакторних захворювань з обтяженою полігенною спадковістю, для виникнення яких необхідно певне поєднання шкідливого чинника, стану макроорганізму й умов навколишнього середовища.
Серед ушкоджуючих екзогенних чинників найбільше значення мають такі:
- харчові, інгаляційні (побутові, особливо кліщі Dermatophagoides);
- бактеріальні (золотистий стафілокок);
- грибкові (Candida, Malassezia);
- вірусні (вірус простого герпесу першого типу);
- контактні (алергени тварин (епідерміс кота, собаки, морської свинки) і рослин (бур’яни);
- фізичні подразники;
- стресові ситуації [3].
ЦЕ ЦІКАВО!!!
- Термін «атопічний дерматит» походить від англійського слова «аtору» (атопія, дивна, незвичайна хвороба). Уперше його запропонував Кока в 1930 р. для позначення різновиду успадкованої алергії, що виникає без попередньої сенсибілізації пацієнта.
- Цей алергодерматоз як самостійна нозологія був описаний ще у 1607 р. van Helment. Синонімами «атопічний дерматит» у різні часи були: прурігодіатез, пруріго Бенье, конституціональна екзема, дитяча екзема, нейродерміт, атопічна екзема, ендогенна екзема, атопічний дерматит (з 1935 р.), алергічна / неалергічна атопічна екзема, алергічний дерматит.
- Терміни «дитяча екзема», «конституціональна екзема», «нейродерміт» — не остаточні діагнози, а клінічні варіанти АД, що відображають вікову характеристику хвороби і можуть бути внесені в основний діагноз лише як доповнення, що відбиває індивідуальні прояви АД.
- З існуючих на цей час назв найбільш прийнятий термін «атопічний дерматит», що був введений в Міжнародну класифікацію хвороб (МКХ) ще в 1972 р. і збережений в МКХ-11 перегляду.
У грудному і ранньому дитячому віці переважають порушення травлення і всмоктування, у більш старшому — серед провокуючих агентів помітне місце займають аероалергени і психоемоційні навантаження, перевтома, нераціональний режим, проживання в урбанізованих містах, вплив ультрафіолетового опромінення тощо [4].
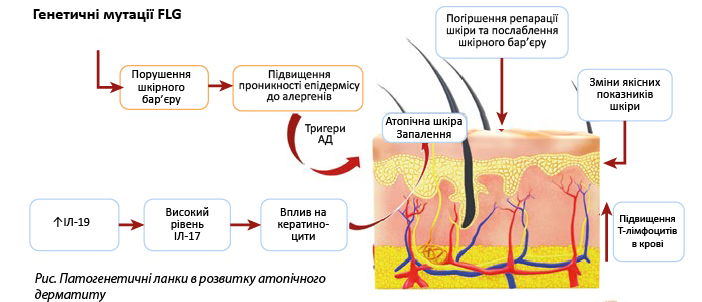
Аномалії шкірного бар’єру пов’язані з мутаціями або порушенням експресії гена FLG — гена, що кодує білок профілагрин, який є попередником філагрину. Філагрин (від англ. Filament aggregating protein) — структурний білок шкіри, який специфічно взаємодіє з проміжними філаментами — кератинами. Філагрин відіграє ключову структурну та функціональну роль в епідермісі із суттєвим впливом на гомеостаз шкіри. Було показано, що вроджений або набутий дефіцит філагрину робить вагомий внесок в патогенез АД [5].
Шкіра хворих з АД має дефіцит протимікробних пептидів (таких як кателіцидини) і керамідів (ліпідних молекул). Ця аномалія шкірного бар’єру призводить до трансепідермальної втрати води (проходження води зсередини тіла через епідермальний шар шкіри до назовні) і підвищеного проникнення алергенів та мікробів у шкіру [5].
Кателіцидини є сімейством поліпептидів, які в основному зберігаються у лізосомах макрофагів і поліморфноядерних лейкоцитів, та відіграють критичну роль у вродженому імунному захисті від інвазивної бактеріальної інфекції. Кераміди не тільки утримують воду в шкірі, а й регулюють темп десквамації, а також впливають на диференціювання кератиноцитів. Формування на поверхні шкіри водно-ліпідної мантії також є одним з механізмів, що забезпечують її бар’єрні властивості.
У хворих на розацеа встановлено значно підвищену продукцію кателіцидину. Кателіцидин бере участь у промоції моноцитарного хемотаксичного білка-1 та регулюванні хемотаксису лейкоцитів, ангіогенезі та експресії компонентів позаклітинного матриксу. Водночас наявність вазоактивного та прозапального кателіцидину у хворих на розацеа супроводжується різким збільшенням локальних протеаз, які контролюють продукцію кателіцидину. Отже, у хворих з розацеа встановлено порушення природного імунітету за рахунок підвищеного продукування антимікробних пептидів [6].
Важливе значення у підтримці алергічного запального процесу у шкірі при АД відводиться Staphylococcus aureus, який є найчастішим інфекційним агентом, що колонізує шкіру близько 90% пацієнтів з АД, та його ентеротоксинам. Дефекти імунної відповіді сприяють збільшенню бактеріальних і вірусних інфекцій. Ця взаємодія чинників призводить до Т-клітинної відповіді в шкірі — спочатку переважно за участю T-хелперів 2 типу, а згодом з переважанням Т-хелперів 1 типу. У результаті відбувається вивільнення хемокінів і прозапальних цитокінів, які сприяють синтезу імуноглобуліну Е та системній запальній відповіді, що спричиняє у шкірі запальний процес з інтенсивним свербежем [5].
Для АД характерні такі ознаки:
1 Первинні морфологічні елементи: плями (еритематозні, еритематозно-набрякові, еритематозно-сквамозні), везикули (дрібні ефемерні), папули (запальні фолікулярні та нефолікулярні, уртикарні, лігональні ліхеноїдні);
2 Вторинні морфологічні елементи: лусочки, кірки, ерозії, тріщини, ліхеніфікація;
3 Дисхромії: запальні плями, гіпопігментації — білий пітіріаз, дифузна легка гіперпігментація шкіри.
Згідно з візуальною шкалою оцінки тяжкості АД, захворювання диференціюють за площею ураження, інтенсивністю клінічних симптомів, вираженістю свербежу, частотою рецидивів, тривалістю ремісії [7]:
- легкого ступеня: наявні ділянки сухої шкіри, зрідка з’являється свербіж (з невеликими ділянками почервоніння або без них);
- середнього ступеня: наявні ділянки сухої шкіри, частий свербіж, почервоніння; помірний вплив на повсякденну діяльність і психосоціальне самопочуття, часто порушений сон;
- тяжкого ступеня: поширені ділянки сухої шкіри, постійний свербіж, почервоніння, значне потовщення шкіри, кровоточивість, мокнуття, розтріскування та зміна пігментації.
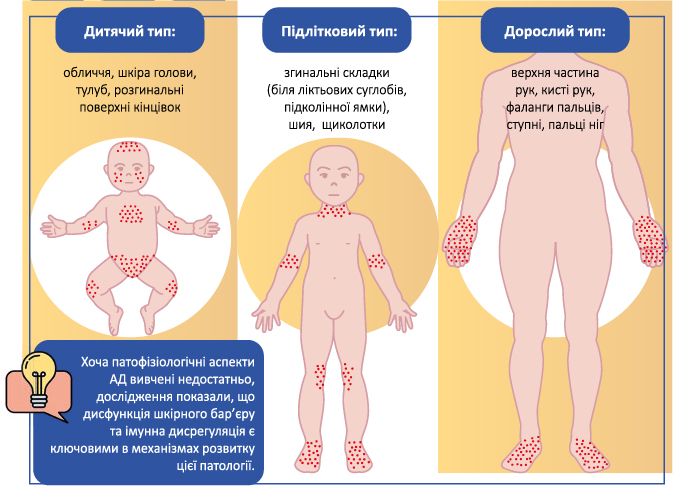
Більшість авторів з урахуванням особливостей перебігу захворювання виділяють вікові періоди хвороби, клінічні форми, її стадії, ступінь тяжкості та поширеності шкірного процесу, а також ускладнені форми АД.
Немовля: від 3 місяців до 2 років (ексудативна форма хвороби). Запалення має гострий або підгострий характер, переважає ексудативний процес. Характеризується еритематозними плямами, папуло-везикулами, набряклістю. Найбільш типова локалізація на обличчі (щоки, лоб), грудях, животі, розгинальних поверхнях кінцівок. На щоках при виражених ексудативних висипах у немовлят виникають характерні «молочні кірки» — вогнища мокнуті, покриті серозними кірками. Дермографізм червоний чи змішаний.
Дитячий період: з 2 до 13 років (еритематозно-сквамозна форма хвороби та еритематозно-сквамозна форма з ліхеніфікацією). Висипання мають менш ексудативний характер і виявляються запальними папулами, папуло-везикулами або еритематозно-сквамозними елементами. Вогнища ліхеніфікації виявляють у ліктьових, променезап’ястних, підколінних згинах і на бічних поверхнях шиї.
Дорослий період: з 13 років і старше (ліхеноїдна або пруригінозна форма хвороби). Висипання у вигляді еритеми, папули, інфільтрації, ліхеніфікації, тріщини, що локалізуються на шкірі обличчя, шиї, верхній частині тулуба, кистей і носять інфільтративний характер з незначною тенденцією до гострозапальних проявів і посилення ліхеніфікації [1].
Сучасна терапія: місце топічних інгібіторів кальциневрину
Початок нового ХХІ століття відкрив нову епоху в дерматології й алергології — епоху ефективної імунотерапії. На зміну деяким препаратам, використання яких не виходило за рамки невеликих експериментальних робіт або ж які не мали надійної доказової бази, прийшли цілі класи й покоління імунотропних сполук. Сформувався цілий напрям імунобіологічних засобів й імунотерапії як дерматозів, так і взагалі імунопатології, аутоімунних та алергічних захворювань.
З огляду на імунні механізми патогенезу дерматозу, перспективною є розробка лікарських засобів, що проявляють гальмівну дію на секрецію Т-клітинами прозапальних цитокінів, але без побічних явищ, властивих глюкокортикостероїдам.
Поява понад 20 років тому принципово нового типу ліків — топічних інгібіторів кальциневрину — дозволила значно розширити можливості лікування АД, у першу чергу у пацієнтів дитячого віку.
Фармацевтична компанія Viatris представляє на фармацевтичному ринку України безпечний та ефективний топічний лікарський засіб — ЕЛІДЕЛ® крем для зовнішнього застосування 1 % по 15 г і 30 г у тубах.
Топічні інгібітори кальциневрину — це стероїдозберігаючі імуномодулятори, які використовуються для лікування АД у пацієнтів віком від двох років. Винятком є ЕЛІДЕЛ®, який у багатьох країнах Європи застосовується з трьох місяців, а тепер дозволено і в Україні.
Незважаючи на те, що топічні інгібітори кальциневрину традиційно використовуються як терапія другої лінії при помірному і тяжкому АД, вони можуть бути використані як терапія першої лінії самостійно на чутливих ділянках шкіри та у дітей або поєднанні з топічними кортикостероїдами (ТКС) за потреби, особливо у пацієнтів із стероїдною фобією (кортикофобією), ураженням шкіри обличчям [1].
Розробка пімекролімусу (ЕЛІДЕЛ®) стала результатом багаторічних численних міждисциплінарних наукових досліджень, спрямованих на отримання речовини, що володіє селективною дією стосовно запального процесу в шкірі і не впливає на місцевий і системний імунологічний профіль.
ЕЛІДЕЛ® був спеціально створений для контролю запалення при хронічних дерматозах, в тому числі АД.
Ефективність та безпека пімекролімусу (ЕЛІДЕЛ®) при лікуванні атопічного дерматиту у дітей та дорослих
Останніми роками все більше пацієнтів зазначають, що їхня шкіра чутлива. Так, за даними досліджень, проведених у Франції, 6 із 10 жінок оцінюють свою шкіру як чутливу, а близько 40 % населення США та 50 % населення Європи вказують на стан підвищеної чутливості шкіри. Гіперчутливість шкіри може виникнути при будь-якому типі шкіри як у здорових людей, так і у пацієнтів з обтяженим дерматологічним анамнезом [8].
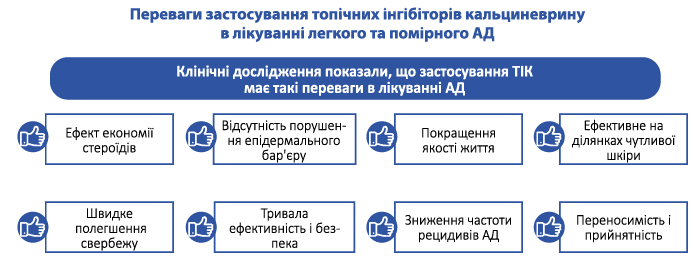
Згідно з Європейськими настановами, на відміну від ТКС, жоден із топічних інгібіторів кальциневрину не викликає атрофії шкіри. Це є доказом на користь їх застосування з ТКС: на ділянках чутливої шкіри та тривалого місцевого застосування [9].
У дослідженнях Aschoff R. та ін. (2011) доведено, що пімекролімус не виликає атрофії шкіри, на відміну від ТСК, при використанні яких перші прояви змін епідермісу спостерігаються вже через 8 діб [10].
Результати подвійного сліпого дослідження Murrell D.F. та ін. (2007) свідчать про те, що пімекролімус відновлює атрофію шкіри, спричинену ТКС, у 46,5 % пацієнтів [11].
У мета-аналізі Xuang X. та ін. (2006), в якому взяли участь 6413 пацієнтів дитячого віку, показано, що пімекролімус (ЕЛІДЕЛ®) не поступався такролімусу за ефективністю і безпекою при АД у дітей. При цьому пімекролімус (ЕЛІДЕЛ®) був більш ефективний на шкірі голови/шиї, ніж такролімус [12].
Нові Європейські настанови з АД (2018 р.) рекомендують застосовувати пімекролімус у дітей та на чутливих ділянках шкіри [9].
Варто зазначити, що у дітей величина співвідношення площі поверхні і маси тіла більше ніж у дорослих, тому діти більш схильні до ризику пригнічення функції гіпоталамо-гіпофізарно-наднирково-залозної системи при застосуванні будь-яких кортикостероїдів місцевої дії який зростає при нанесенні на площі понад 20 % поверхні тіла.
Тривале нанесення пімекролімусу (ЕЛІДЕЛ®) на шкіру немовлят та дітей не викликає звикання, розвитку свербежу та побічних реакцій.
Лікування ділянок чутливої шкіри, таких як обличчя, за допомогою пімекролімусу (ЕЛІДЕЛ®) з одночасним лікуванням інших уражених ділянок за допомогою ТКС може бути результативною та економічно ефективною стратегією.
Під час 6-тижневого подвійного сліпого дослідження Ho V. C. та ін. (2003) за участі 186 немовлят із легкою/помірною формою АД було також показано, що пімекролімус (ЕЛІДЕЛ®) не викликає свербіж у немовлят. Згідно з деякими дослідженнями, проведеними у дітей, пімекролімус (ЕЛІДЕЛ®) є кращим порівняно із такролімусом особливо на чутливих ділянках шкіри за рахунок його нежирної основи, що особливо важливо в країнах з жарким і вологим кліматом [13].
Протизапальна дія пімекролімусу (ЕЛІДЕЛ®) характеризується пригніченням запального процесу в шкірі: перш за все, послаблюється прозапальна відповідь Т-лімфоцитів на алергени, що було доведено на прикладі алергенів домашнього пилу. Пригнічується виділення медіаторів запалення (гістаміну та ін.) опасистими клітинами. Пімекролімус (ЕЛІДЕЛ®) не впливає на кератиноцити, фібробласти і ендотеліальні клітини, ефективний при шкірному запаленні, у той же час його вплив на системну імунну відповідь досить незначний [13].
Пімекролімус (ЕЛІДЕЛ®) має низький потенціал системних побічних ефектів. В експериментальних дослідженнях показано, що пімекролімус (ЕЛІДЕЛ®) у крові складав < 0,8 % від шкірної біодоступності. Проникнення через шкіру пімекролімусу (ЕЛІДЕЛ®) у 70–110 разів нижче порівняно з ТКС і в 9 разів нижче порівняно з такролімусом. Основною причиною низької системної біодоступності є те, що пімекролімус (ЕЛІДЕЛ®) є високоліпофільною молекулою [13].
У 6-місячному відкритому багатоцентровому дослідженні Lubbe J. та ін. (2006) за участі 947 пацієнтів (віком ≥ 3 місяців) із легкою або тяжкою формою АД, які отримували лікування пімекролімусом (ЕЛІДЕЛ®), показало, що покращення настало протягом першого тижня лікування. У цьому ж дослідженні встановлено, що пімекролімус (ЕЛІДЕЛ®) добре переноситься, і жодних клінічно неочікуваних побічних ефектів не відмічалося [13].
Однорічне подвійне сліпе контрольоване дослідження Kapp A. та ін. (2002) за участю 251 немовляти (3–23 місяці) дозволило встановити суттєві зміни перебігу АД у немовлят, що підтверджувалося зниженням рецидивів захворювання. У дослідженні, проведеному Kaufmann та ін. (2004), зроблено висновок, що середній показник площі й тяжкості екземи (EASI) зменшувався на 71,5% у групі пацієнтів, що отримували пімекролімус (ЕЛІДЕЛ®). Лікування кремом протягом 3 місяців призвело до значного покращення показника EASI [13].
В однорічному дослідженні Lakhanpaul M. та ін. (2006) за участю п’яти немовлят (віком 5,7–11,9 місяців) з помірною або тяжкою формою АД, які отримували лікування пімекролімусом (ЕЛІДЕЛ®), показало дуже низькі рівні препарату (0–1,94 нг/мл) у крові. Розподіл рівнів пімекролімусу (ЕЛІДЕЛ®) у крові виявився подібним у всіх вікових групах (3–23 місяці) у 1133 пацієнтів, які отримували лікування до 2 років [13].
Дослідження PETITE (5-річне дослідження) за участю 2439 немовлят віком від 3 до <12 місяців з АД показало, що пімекролімус (ЕЛІДЕЛ®) клінічно доведено успіх в обох групах лікування згідно показника IGA на шкірі обличчя 61% (пімекролімус, 61,0%; ТКС, 61,8%) на 4 тижні та 95% (пімекролімус, 96,6%; ТКС, 97,2%) до кінця лікування. Пімекролімус (ЕЛІДЕЛ®) продемонстрував стійку тривалу ефективність (12 місяців) у немовлят. У дослідженні за участю 713 пацієнтів з АД менше пацієнтів, які застосовували пімекролімус (ЕЛІДЕЛ®), потребували ТКС як невідкладного лікування порівняно з контрольною групою (34,8% проти 63,7%) [13].
Клінічно доведено, що 36 % пацієнтів, які отримували лікування пімекролімусом (ЕЛІДЕЛ®), не застосовували ТКС протягом 5 років, так званий — ТКС-зберігаючий ефект.
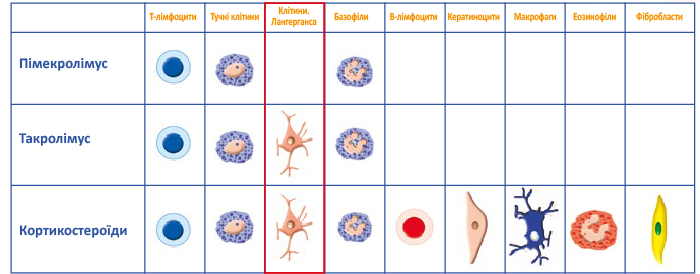
Пімекролімус (ЕЛІДЕЛ®) є безпечним і добре переноситься при короткостроковому і тривалому застосуванні. Пацієнти, які отримували пімекролімус (ЕЛІДЕЛ®), мали нижчу сприйнятливість до бактеріальних і вірусних шкірних інфекцій порівняно з групою пацієнтів, які використовували TКС. Місцеве лікування пімекролімусом (ЕЛІДЕЛ®) не впливало на щільність і функцію епідермальних клітин Лангерганса, на відміну від ТКС і такролімусу [13]. Отже, ЕЛІДЕЛ® має клітинно-селективний механізм дії, тому ідеально підходить для довготривалого контролю запалення.
Європейський консенсус та експерти Південно-Східної Азії рекомендують використання пімекролімусу (ЕЛІДЕЛ®) з 3-місячного віку, а NICE (National Institute for Health and Care Excellence) — для середньої та тяжкої форми АД [13].
KADA (Korean Atopic Dermatitis Association) рекомендує використання пімекролімусу (ЕЛІДЕЛ®) у дітей старше 2-х років для лікування АД, але також наголошує, що його безпечно використовувати у дітей молодше 2-х років, навіть у немовлят. Тайванська дерматологічна асоціація (TDA) і Тайванська Академія дитячої алергії, астми та імунології (TAPAAI) рекомендує використання пімекролімусу (ЕЛІДЕЛ®) у дітей, які потребують тривалого місцевого лікування АД на обличчі та чутливих ділянках [13].
При довготривалій терапії АД лікування ЕЛІДЕЛОМ® слід розпочинати при появі перших симптомів, щоб запобігти розповсюдженню та подальшому загостренню захворювання. Одразу після застосування слід наносити пом’якшувальні засоби. Для дітей дозування та спосіб застосування не відрізняються від рекомендацій для дорослих пацієнтів [14].
Ефективний дует: пом’якшуючі засоби та ЕЛІДЕЛ®:
щоденна обробка всього тіла пом’якшуючими засобами починаючи з народження може запобігти АД (відносний ризик зниження 50%). Пом’якшуючі засоби усувають субклінічну дисфункцію шкірного бар’єру та раннє запалення у дітей зі схильністю до АД до його розвитку. Зі свого боку ЕЛІДЕЛ® відновлює шкірний бар’єр до рівня нормальної здорової шкіри, запобігає виробленню та вивільненню Т-клітинами та тучними клітинами запальних цитокінів, які роблять свій внесок у розвиток свербежу, почервоніння та набряку, що супроводжують АД [11, 15].
ВАЖЛИВО ДЛЯ ФАРМАЦЕВТА!!!
Кожен тип шкіри — чутлива, атопічна чи реактивна — має притаманні їй властивості. Єдине, що їх об’єднує, — це висипання та реакція на будь-яке лікування або втручання.
Особливості застосування ЕЛІДЕЛУ® — свербіж полегшується протягом 48 годин, але в перші 2 доби може бути поколювання, печія та деякий дискомфорт, що пов’язано з вивільненням субстанції пі з нервових закінчень. Вже через 2 доби ці відчуття зникають. Для покращення переносимості лікування рекомендують наносити охолодженим або з емолієнтами, або в комбінації з топічними кортикостероїдами у перші 3 дні.
ЕЛІДЕЛ® СТВОРЕНИЙ ДЛЯ ТРИВАЛОГО КОНТРОЛЮ ЗАПАЛЕННЯ
- єдиний топічний інгібітор кальциневрину у формі крему, терапія вибору для чутливих ділянок шкіри;
- контролює запалення без синдрому відміни та доведено відновлює епідерміс після стероїдів;
- підходить для тривалої терапії імунозалежних дерматозів без обмеження за тривалістю, площею, локалізацією та разовою дозою;
- за необхідності добре поєднується з емолієнтами та топічними стероїдами, при цьому запезпечує стероїдзберігаючий ефект;
- нові Європейські настанови з АД рекомендують пімекролімус для застосування у дітей та на ділянках чутливої шкіри (обличчя).
Отже, вибірковість патогенетичної протизапальної дії лікарського засобу ЕЛІДЕЛ® з мінімумом побічних ефектів дозволяє виробити нову концепцію підходу до лікування імуноопосередкованих дерматозів — безпеку та ефективність, потужність і лагідність.
ДВА ОБЛИЧЧЯ КРЕМУ ЕЛІДЕЛ® — ПОТУЖНИЙ ТА ЛАГІДНИЙ!
ПОТУЖНИЙ:
- За ефективністю не поступається топічним кортикостероїдам у короткотривалій та довготривалій перспективі.
- Як правило, більш ефективний, ніж такролімус 0,03% на ділянках голови та шиї.
- Подовжує безрецидивний період з ефектом економії топічних кортикостероїдів.
- Має швидкий початок дії: помітне полегшення свербежу протягом 24 год.
- Рекомендований настановами ЄС для застосування у дітей та на ділянках чутливої шкіри (обличчя).
- Успішне лікування у 79,8% випадків на ділянках чутливої шкіри, як-от обличчя, у пацієнтів дитячого віку (2–12 років).
ЛАГІДНИЙ:
- Пацієнти надають йому перевагу порівняно з ТКС і такролімусом
- Особливо прийнятний у вологому кліматі (текстура крему), наприклад, у країнах Південної та Східної Азії.
- Здатний покращити якість життя, навіть у порівнянні з ТКС.
- Переноситься краще, ніж такролімус, з менш вираженим і коротшим періодом печіння в місці застосування, ніж має такролімус.
- Не викликає атрофії шкіри і навіть відновлює шкіру при атрофії, спричиненій застосуванням ТКС.
- Менше проникнення через шкіру (менше системне всмоктування) порівняно з ТКС та такролімусом.
ЕЛІДЕЛ® рекомендований для короткочасного лікування симптомів АД та періодично протягом тривалого часу для профілактики загострення захворювання. ЕЛІДЕЛ® слід наносити тонким шаром на уражені ділянки двічі на добу та легкими рухами втирати в шкіру. ЕЛІДЕЛ® можна застосовувати на всі ділянки шкіри, включаючи голову, обличчя, шию та ділянки пахових складок і геніталій [7].
Розпочніть лікування атопічного дерматиту з ЕЛІДЕЛОМ® якомога раніше!
Література:
- Frazier W., Bhardwaj N. Atopic dermatitis: diagnosis and treatment. American Family Physician. 2020. Vol. 101 (10). P. 590–598.
- Gabryszewski S. J., Hill D. A. One march, many paths: insights into allergic march trajectories. Ann Allergy Asthma Immunol. 2021. Vol. 127 (3). P. 293–300.
- Tamagawa-Mineoka R., Katoh N. Atopic dermatitis: identificartion and management of complicating factors. International Journal of Molecular Sciences. 2020. Vol. 21. e2671.
- Update on Atopic Dermatitis / T. Torres et al. Acta Med Port. 2019. Vol. 32 (9). P. 606–613.
- Няньковський С. Л., Няньковська О. С., Городиловська М. І. Атопічний дерматит — актуальна проблема сучасної педіатрії. Здоров’я дитини. 2019. № 14 (4). С. 250–255.
- Ціпоренко С. Ю. Патогенетичне обґрунтування застосування лікувально-профілактичного бальзаму «Стоп Демодекс» для лікування розацеа. Дерматологія. 2011. № 3 (42). С. 58–62.
- Weston W. L., Howe W. Лікування атопічного дерматиту. Дитячий лікар. 2021. № 2 (75). С. 30–42.
- Калюжна Л. Д., Бардова К. О. Необхідність спеціального догляду за шкірою пацієнтів із симптомокомплексом чутливої шкіри обличчя. Український журнал дерматології, венерології, косметології. 2014. № 1 (52). С. 78–82.
- European Dermatology Forum (EDF), the European Academy of Dermatology and Venereology (EADV), the European Academy of Allergy and Clinical Immunology (EAACI), the European Task Force on Atopic Dermatitis (ETFAD), European Federation of Allergy and Airways Diseases Patients’ Associations (EFA), the European Society for Dermatology and Psychiatry (ESDaP), the European Society of Pediatric Dermatology (ESPD), Global Allergy and Asthma European Network (GA2LEN) and the European Union of Medical Specialists (UEMS). Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part I / A. Wollenberg et al. J Eur Acad Dermatol Venereol. 2018. Vol. 32 (5). P. 657–682.
- Aschoff R., Schwanebeck U., Bräutigam M., Meurer M. Skin physiological parameters confirm the therapeutic efficacy of pimecrolimus cream 1% in patients with mild-to-moderate atopic dermatitis. Exp Dermatol. 2009. Vol. 18 (1). P. 24–29.
- A randomized controlled trial of pimecrolimus cream 1% in adolescents and adults with head and neck atopic dermatitis and intolerant of, or dependent on, topical corticosteroids / D. F. Murrell, S. Calvieri, J. P. Ortonne et al. Br J Dermatol. 2007. Vol. 157 (5). P. 954–959.
- Huang X., Xu B. Efficacy and Safety of Tacrolimus versus Pimecrolimus for the Treatment of Atopic Dermatitis in Children: A Network Meta-Analysis. Dermatology. 2015. Vol. 231 (1). P. 41–49.
- Pimecrolimus for the Treatment of Atopic Dermatitis in Infants: An Asian Perspective / Chai-Yu Chu et al. Dermatol Ther. 2023. Vol. 13. P. 717–727.
- Інструкція для медичного застосування препарату ЕЛІДЕЛ® https://mozdocs.kiev.ua/likiview.php?id=8672
- Emollient enhancement of the skin barrier from birth offers effective atopic dermatitis prevention / E. L. Simpson et al. J Allergy Clin Immunol. 2014 Vol. 134 (4). P. 818–823.
Марина Остапець, кандидат медичних наук, доцент

 30-апр-2026
30-апр-2026